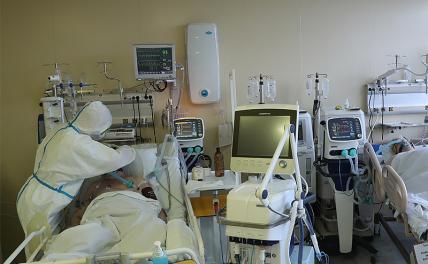
Как уточнил министр здравоохранения России Михаил Мурашко 2 ноября, по всей России в реанимации из-за заболевания COVID-19 находятся 4 тысячи человек, из которых 2,4 тысячи подключены к аппаратам ИВЛ.
В этот же день глава Минпромторга Денис Мантуров констатировал — в регионах страны существуют сложности с обеспечением больных кислородом. «Сейчас с учетом увеличения заболеваемости в ряде регионов появляются проблемы непосредственно с самим кислородом, и это несмотря на рост выпуска в стране жидкого медицинского кислорода на 40%, газообразного на 15%», — сообщил он, добавив, что в России производством кислорода занимается 114 компаний.
Примечательно, что незадолго до этого Денис Мантуров признавался — порядка 20 регионов страны уже рапортовали его ведомству о нехватке медицинского кислорода. «У нас есть информация от нескольких регионов — таких около 20, причем мы опросили, как только получили первый сигнал о проблемах с наличием достаточного количества медицинского кислорода, все 85 субъектов, и видим, что есть определенный дисбаланс в наличии медицинского кислорода», — отмечал он, в частности 30 сентября.
Чтобы нивелировать проблему, отчитался чиновник на заседании президиума координационного совета при правительстве РФ по борьбе с распространением коронавируса, Минпромторг оперативно дает разрешения предприятиям страны на выпуск медицинского кислорода, а также отрабатывает режим поставки ресурса в ручном формате. По его словам, власти уже «состыковались с регионами, где есть сложности, и подключили ресурсы Фонда развития промышленности, чтобы у бизнеса была возможность при необходимости воспользоваться льготными ресурсами и закупить технологическое оборудование и тару для увеличения выпуска».
Напомним, проблема с оснащением российских больниц кислородом для заразившихся коронавирусной инфекцией, приобрела особую остроту после трагических событий в городской больнице № 20 Ростова-на Дону, где в середине октября из-за перебоев с кислородом умерло сразу 13 пациентов. Из рассказов местных медиков выяснилось, что проблема существует уже достаточно давно, и врачи вынуждены перераспределять кислород между пациентами — отключать одних, чтобы подключить более тяжелых больных, снижая при этом концентрацию смеси. По этому факту было возбуждено уголовное дело, правоохранители провели обыски в администрации Ростова-на-Дону, городском управлении здравоохранения, Минздраве Ростовской области, а также по месту жительства бывшего начальника управления здравоохранения Надежды Левицкой, которая покинула должность вскоре после печального происшествия.
«Можно ли было решить проблему с обеспечением российских больниц кислородом, не доводя ситуацию до трагедий с человеческими жертвами?» — поинтересовалась «СП» у экспертов в сфере здравоохранения.
— Есть такое понятие — где тонко, там и рвется. И, помимо ситуации со снабжением российских больниц кислородом, мы имеем кучу других признаков того, что наша система здравоохранения оказалась банально не готова к таким масштабам эпидемии, — поделился с изданием своим видением ситуации председатель правления Общественной организация защиты потребителей медицинских услуг «Здравоохранение» Максим Стародубцев. — И прежде всего — с административной точки зрения, хотя для этого возможности были. По крайней мере, уж точно можно было бы предупредить нынешний осенний кризис, который неплохо читался еще при открытии в сентябре учебных заведений.
— У меня лично складывается ощущение, что с кислородом как раз вышел определенного рода, как говорится, сюрприз. В отличие, скажем, от проблемы с обеспеченностью медикаментами. Которую, конечно, прямо вот совсем рукотворной не назовешь, но, откровенно, затею с лицензированием лекарств и введением QR-кодов именно сейчас, мягко говоря, своевременной тоже считать весьма затруднительно.
С кислородом ситуация немного другая. Конечно, отрасль здравоохранения, как и другие отрасли, работает достаточно планово. И данные по производственным мощностям и потреблению кислорода, конечно, как-то рассчитываются. Другое дело, что если раньше на каждую больницу хватало, условно говоря, десяти реанимационных коек, каждая из которых была снабжена системой подачи кислорода, и все работало как часы, то сейчас потребность резко возросла. Отсюда и возник аврал не только с производством, но и с оснащением новых мест кислородом, а также с квалифицированным кадровым и обслуживающим составом, выбывание которого очевидно. Тут-то мы и наблюдаем совпадение нескольких причин, говорящих об износе и излишнем напряжении системы.
— Смотрите, мы говорим не о том, что кислород отсутствует в больницах повсеместно, мы говорим о проблемах в отдельных регионах. С одной стороны, это проблема, безусловно, системная. А, с другой стороны, там, где качество административного и хозяйственного управления оказалось, видимо, несколько выше, подобных проблем удалось избежать.
— Совершенно верно. В первую голову в каждом конкретном случае корень проблемы надо искать не среди врачей, которые, на минуточку, минимум 6 лет учатся, а среди администрации лечебных учреждений. Потому что предвидеть напряжение по медицинским материалам и по кадровому составу все-таки было можно. Потому что люди, увлеченные лечебным процессом, который, назовем вещи своими именами, изматывал, просто не могли должным образом отреагировать на нарастающие технические проблемы в силу истощенности человеческих сил.
— Если какие-то недочеты еще можно было как-то оправдать весной, хотя и тогда, на мой взгляд, проблемы возникли из-за недостатка административного регулирования, то сейчас об этом сложно говорить, потому что мы видим — как минимум лекарственная и кадровая проблемы никуда не делись. Уж с лекарствами-то проблем точно можно было бы избежать. Как, собственно, что-то предпринять и в отношении износа кадрового состава, о котором буквально кричит сейчас не только Курган, но и ряд других регионов.
Ведь эпидемия — это, в общем-то, вполне просчитываемое состояние. А четкое административное регулирование — залог успешной борьбы с заболеваниями, недаром же эпидемиями занимались в первую очередь военные врачи. Нынешняя ситуация указывает на то, что механизм планирования как минимум дал сбой. Утешать тут может только то, что «засбоило» не только в России, но и вообще по всей европейской модели администрирования оказания медицинской помощи. И лично у меня в этом отношении очень нехорошие предчувствия — если ожидать еще одной волны коронавируса, то будет еще хуже.
Некоторое успокоение, правда, внушает соображение, что третьей-то волны может в итоге и не быть. Во-первых, вместе с подъемом заболеваемости выше весенних уровней мы, идя по «шведскому сценарию», все-таки получаем определенный коллективный иммунитет. И если мы хотя бы месяц продержимся, как говорится, на плато по коронавирусу, то эпидемия сама собой затухнет совсем. Во-вторых, вероятно, начнет-таки уже работать если не российская, так какая-либо иностранная вакцина. Только вот если все-таки в конце зимы будет хуже, то будет хуже по-серьёзному.
— Потому что лечить людей, по сути, уже сейчас банально некому, мы получили колоссальный дефицит кадров. Кроме того, на ухудшении статистики смертности может сказаться еще и тот факт, что в связи с коронавирусом мы все остальные заболевания стали лечить как минимум вполовину хуже, чем раньше. А из-за этого не только служба скорой медицинской помощи, но и все поликлиническое звено в целом рискует не справиться с этой проблемой.
«СП»: — Выходит, что взятый ранее нашими властями курс на оптимизацию системы здравоохранения надо в корне менять?
— Вот этот вопрос не однозначный. С одной стороны, система здравоохранения забирает очень много денег. Так что, увеличивая на нее расходы, надо четко понимать — а где на это брать средства. Грубо говоря, что придется обкладывать налогом? С другой стороны, риски эпидемий были, есть и будут, и с этой точки зрения система здравоохранения должна иметь определенный резерв. Будут ли использованы эти мощности, именовавшиеся в Советском Союзе мобилизационными, другой вопрос, но нынешняя ситуация показала, что в России с ними дела крайне плохи.
Однако позволить себе содержать подобные мощности в «спокойные» времена не может ни одна нынешняя экономика в мире. Так что здесь, думаю, уместнее говорить не об оптимизации, уж больно негативный смысловой оттенок имеет это слово, а о рационализации и четком целеполагании. А также — о более эффективной системе независимого общественного контроля за качеством системы здравоохранения. Он, к сожалению, сейчас полностью утерян, и в результате все решения в здравоохранении принимаются излишне административно, а защита пациентов, которой, собственно, и должны заниматься изначально страховые медорганизации, функционирует сугубо формально.
Но это все вопросы, так сказать, тяжелые и дальние. То, что сейчас структура оказалась неэффективной — это факт. А вот что нужно было делать для исправления ситуации — очень долгий и отдельный разговор.